Gwałtowne osłabienie, drżenie rąk, zimne poty albo nagły głód 2 do 5 godzin po jedzeniu zwykle nie są zwykłym „spadkiem formy”. Taki obraz pasuje do hipoglikemii reaktywnej, ale sama nazwa nie wystarcza do rozpoznania, bo podobne objawy dają też inne problemy z jedzeniem, snem i gospodarką cukrową. W tym artykule wyjaśniam, skąd biorą się spadki glukozy po posiłku, jak je rozpoznać, kiedy trzeba iść do lekarza oraz jak ułożyć jedzenie, żeby napady zdarzały się rzadziej.
Najważniejsze fakty, które warto zapamiętać
- Najczęściej objawy pojawiają się po 2-5 godzinach od posiłku, zwłaszcza po słodkim lub bardzo lekkim jedzeniu.
- Typowe sygnały to drżenie, poty, kołatanie serca, głód, senność, zawroty głowy i problem z koncentracją.
- Najwięcej daje dieta o niskim indeksie glikemicznym, regularne posiłki i łączenie węglowodanów z białkiem, tłuszczem oraz błonnikiem.
- Jeśli pojawiają się omdlenia, splątanie, drgawki albo problem z połykaniem, potrzebna jest pilna pomoc.
- Gdy epizody wracają mimo zmian w diecie, trzeba szukać przyczyny głębiej, a nie tylko „przeczekać”.
Co dzieje się po posiłku i skąd biorą się spadki glukozy
Po jedzeniu glukoza we krwi, czyli glikemia, powinna wzrosnąć umiarkowanie, a potem stopniowo wrócić do normy. Gdy posiłek jest bardzo słodki, płynny albo mocno przetworzony, wchłania się szybciej, więc organizm odpowiada większym wyrzutem insuliny. Jeśli insulina działa dłużej lub mocniej, niż trzeba, glukoza może spaść zbyt nisko i właśnie wtedy pojawiają się objawy niedocukrzenia.
W praktyce patrzę na to nie jak na jedną „złą liczbę”, ale na cały układ: skład posiłku, jego objętość, tempo jedzenia i przerwy między posiłkami. To dlatego dwa różne obiady mogą dać zupełnie inny efekt, nawet jeśli kalorii mają podobnie. Ten mechanizm tłumaczy też, dlaczego objawy nie pojawiają się od razu, tylko zwykle z opóźnieniem, po czasie potrzebnym na trawienie i wyrzut insuliny.
To prowadzi do kolejnej ważnej sprawy: jak odróżnić taki epizod od zwykłego zmęczenia po obiedzie lub stresu.
Jak wyglądają objawy, których nie warto ignorować
Najczęściej pierwsze sygnały są dość „alarmowe” i łatwo pomylić je ze stresem albo niewyspaniem. To objawy adrenergiczne, czyli związane z wyrzutem adrenaliny: organizm próbuje szybko odzyskać energię i stąd pojawia się drżenie, potliwość czy niepokój.
| Wcześniejsze sygnały | Późniejsze sygnały |
|---|---|
| Drżenie rąk, poty, kołatanie serca, głód, uczucie napięcia | Senność, zawroty głowy, zamglenie widzenia, problem z koncentracją, mętlik w głowie |
| Uczucie „pustki” w brzuchu, rozdrażnienie, niepokój | Trudność w mówieniu, splątanie, osłabienie, czasem chwiejność chodu |
Jeśli objawy ustępują po zjedzeniu czegoś z cukrem, to ważna wskazówka, ale jeszcze nie dowód. Zwykła senność po obiedzie bywa skutkiem ciężkiego posiłku, odwodnienia albo niewyspania. O rozpoznaniu decyduje dopiero całość obrazu, a najbardziej niepokoją mnie sytuacje, w których dochodzi do omdlenia, drgawek, zaburzeń mowy lub utraty kontaktu.
Kiedy już wiesz, jak wygląda napad, łatwiej wrócić do pytania: co właściwie go wywołuje.
Co najczęściej wywołuje takie epizody
Najczęstsze wyzwalacze są prozaiczne: duża porcja prostych węglowodanów, słodkie napoje, nieregularne jedzenie i długie przerwy między posiłkami. Do tego dochodzi siedzący tryb życia, niedobór snu i alkohol, zwłaszcza wtedy, gdy pojawia się bez przekąski. U części osób problem nasila też insulinooporność albo okres przedcukrzycowy, ale to nie znaczy automatycznie cukrzycy.
| Wyzwalacz | Dlaczego nasila spadki | Co zwykle pomaga |
|---|---|---|
| Słodkie napoje, soki, słodycze | Szybki wzrost glukozy i mocniejszy wyrzut insuliny | Zamiana na posiłek z białkiem, błonnikiem i tłuszczem |
| Długie przerwy, tylko 2-3 posiłki dziennie | Organizm „przegładza się” i reaguje gwałtowniej | Regularny rytm jedzenia bez wielkich dziur |
| Mało snu i mało ruchu | Gorsza kontrola apetytu i glikemii | Stałe pory snu, spacer po posiłku, więcej codziennej aktywności |
| Alkohol bez jedzenia | Może hamować uwalnianie glukozy z wątroby | Ograniczenie alkoholu, a jeśli już, to wyłącznie z posiłkiem |
| Po operacji bariatrycznej | Pokarm szybciej trafia do jelit i zmienia się odpowiedź hormonalna | Kontrola lekarska i dietetyczna, bo mechanizm bywa inny |
Jeśli epizody wracają regularnie, nie zakładałbym z góry, że to tylko „za dużo słodyczy”. Tu wchodzi już diagnostyka, bo podobne objawy mogą mieć inne źródło.
Jak potwierdza się rozpoznanie bez zgadywania
Ja zaczynam od zapisania godziny posiłku i chwili, w której pojawiają się objawy, bo bez tego łatwo pomylić niedocukrzenie z czymś innym. Lekarze często odnoszą się do triady Whipple'a, czyli zestawu trzech elementów: objawów, niskiej glikemii i poprawy po podaniu glukozy. Sama liczba bez objawów nie zawsze wystarcza, bo nie każdy „zjazd” po jedzeniu jest prawdziwym niedocukrzeniem.
| Badanie lub krok | Po co jest | Na co uważać |
|---|---|---|
| Pomiar glukozy podczas objawów | Najprostszy pierwszy trop | Glukometr pomaga orientacyjnie, ale nie zastępuje oceny lekarskiej |
| OGTT, czyli krzywa cukrowa | Bywa stosowana do oceny odpowiedzi organizmu | Nie zawsze dobrze odzwierciedla zwykły posiłek |
| Test mieszanego posiłku | Lepsze odwzorowanie realnego jedzenia | Wykonuje się go pod kontrolą, nie w domowych warunkach |
| Insulina, C-peptyd, proinsulina | Pomagają szukać nadmiernego wydzielania insuliny | Zleca je specjalista, gdy obraz nie jest typowy |
W Polsce najrozsądniej zacząć od lekarza POZ, a przy nawracających epizodach poprosić o diabetologa lub endokrynologa. Jeśli napad zdarza się po operacji bariatrycznej albo towarzyszy mu utrata masy ciała, nocne objawy czy omdlenia, nie warto czekać.
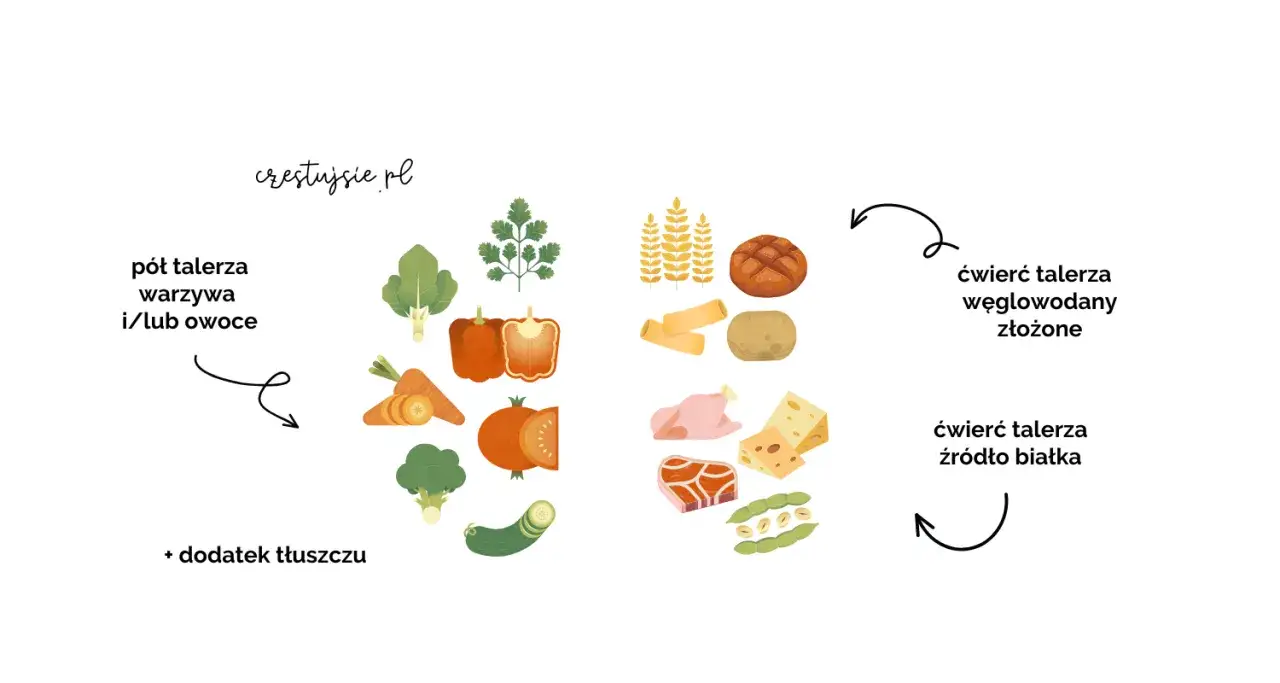
Jak ustawić jedzenie, żeby glukoza nie skakała
Najlepiej działa nie jeden cudowny produkt, tylko powtarzalny schemat: mniej cukrów prostych, więcej błonnika, białka i tłuszczów w rozsądnej porcji. Indeks glikemiczny mówi, jak szybko produkt podnosi glukozę, a ładunek glikemiczny uwzględnia jeszcze wielkość porcji, więc oba pojęcia są tu przydatne. W praktyce dobrze układa się posiłki tak, by warzywa, pełne ziarna, strączki, nabiał naturalny, jaja, ryby i chude mięso tworzyły bazę, a słodkie dodatki były tylko małym akcentem, nie fundamentem talerza.
| Częsty wybór | Dlaczego szkodzi | Co wybrać zamiast |
|---|---|---|
| Białe pieczywo, drożdżówka, słodkie płatki | Szybko podnoszą glukozę i sprzyjają gwałtownemu spadkowi | Pełnoziarniste pieczywo, owsianka, kasza, płatki bez cukru |
| Sok owocowy lub słodzony napój | Płynny cukier wchłania się bardzo szybko | Cały owoc z jogurtem naturalnym, garścią orzechów albo po posiłku |
| Sam makaron lub ryż bez dodatków | Łatwo o zbyt szybki wzrost glukozy | Porcja z warzywami i źródłem białka, np. rybą, jajkiem, tofu, mięsem |
| Podjadanie słodyczy między posiłkami | Rozhuśtuje apetyt i poziom glukozy | Regularne posiłki co kilka godzin, bez długich przerw |
| Posiłek bez tłuszczu i błonnika | Wchłanianie jest szybsze, a sytość krótsza | Dodatek oliwy, pestek, awokado, orzechów, warzyw lub strączków |
U wielu osób dobrze działa rytm 4-5 posiłków dziennie, najlepiej mniej więcej co 3-4 godziny, ale liczba posiłków ma znaczenie mniejsze niż ich kompozycja. Nie chodzi o jedzenie „co chwilę”, tylko o to, by nie robić wielkich przerw i nie wrzucać do organizmu samych szybkich cukrów. Krótki spacer po posiłku również bywa pomocny, zwłaszcza gdy po jedzeniu czujesz ciężkość i zjazd energii.
Skoro wiesz już, jak ustawić talerz, zostaje najważniejsze pytanie praktyczne: co zrobić wtedy, gdy napad już się zaczyna.
Co zrobić, gdy napad już się zaczyna
- Jeśli możesz, sprawdź glukozę.
- Przyjmij 15-20 g szybko wchłaniających się węglowodanów, na przykład sok, zwykłą colę, glukozę w tabletkach albo cukier rozpuszczony w wodzie.
- Odczekaj 15 minut i oceń, czy jest lepiej. Jeśli nie, powtórz dawkę.
- Gdy objawy słabną, zjedz małą, zbilansowaną przekąskę z węglowodanów i białka, na przykład kanapkę pełnoziarnistą z twarożkiem lub jogurt naturalny z płatkami owsianymi.
Czekolada czy baton zwykle działają zbyt wolno, bo tłuszcz opóźnia wchłanianie cukru. Jeżeli pojawia się splątanie, omdlenie, drgawki, problem z mówieniem albo połykanie nie jest bezpieczne, nie podawaj nic do ust i dzwoń pod 112. Jeśli ktoś ma zalecony glukagon, użyj go zgodnie z instrukcją i wezwij pomoc medyczną.
Właśnie odróżnienie zwykłej korekty od sytuacji alarmowej robi tu największą różnicę, więc warto zostawić sobie ten schemat w głowie na przyszłość.
Kiedy dieta pomaga, ale to jeszcze nie cały problem
W wielu przypadkach uporządkowanie jedzenia naprawdę wystarcza, ale nawracające spadki cukru po posiłku nie powinny być bagatelizowane. Jeśli objawy wracają mimo regularnych posiłków, sensownej kompozycji talerza i ograniczenia cukrów prostych, trzeba sprawdzić, czy nie chodzi o insulinooporność, stan przedcukrzycowy, działania niepożądane leków albo rzadziej o inne zaburzenia hormonalne. Po operacjach bariatrycznych temat też wymaga osobnego podejścia, bo mechanizm spadków bywa inny niż u osoby, która po prostu je zbyt słodko i nieregularnie.
Ja traktuję dietę jako bazę, ale nie jako jedyną odpowiedź. Najbardziej praktyczna strategia jest zwykle skromna, ale skuteczna: obserwować godzinę napadu, jego związek z posiłkiem, reagować szybkim cukrem tylko wtedy, gdy naprawdę trzeba, i budować posiłki tak, żeby glukoza nie skakała jak na huśtawce. To właśnie ten porządek najczęściej daje największą ulgę bez komplikowania jadłospisu.

